Патологические состояния гемостаза встречаются довольно редко, однако, при их развитии необходимо предпринимать определенный комплекс мероприятий, так как все они могут привести к развитию тяжелых осложнений или летального исхода. Одно из таких состояний – синдром диссеминированного свертывания (или, как его называют, тромбогеморрагический синдром) – занимает важное место среди всей патологии системы гемостаза в силу своей опасности и тяжести купирования (особенно у новорожденных).
Что такое ДВС-синдром?
Если говорить языком науки, то ДВС-синдромом называют патологическое состояние, при котором наблюдается быстрое образование в крови клеточных и тромбоцитарных конгломератов с последующей закупоркой сосудов микроциркуляторного русла и геморрагическим синдромом.
Проще говоря, патогенез синдрома включает в себя массивное образование тромбов различного размера, попадание их в сосуды с их блокированием, истощением факторов свертывания и развитием массивных кровотечений.
Данное состояние наблюдается при некоторых видах гинекологических заболеваний, в акушерстве – после аборта, при сепсисе, травмах, некоторых бактериальных заболеваниях, и реже всего – из-за врачебных ошибок во время операции.
Что провоцирует развитие ДВС-синдрома?
ДВС – синдром развивается при многих состояниях, однако, для его развития иногда необходимо соблюдение определенных условий, а в некоторых случаях он развивается под воздействием основного заболевания и является его следствием.
Синдром диссеминированного внутрисосудистого свертывания крови развивается при:
- Длительных и тяжелых оперативных вмешательствах, при которых необходимо переливание больших объемов крови или замещающих ее препаратов, проведение катетеризации сосудов, а также при развивающихся коллапсах или неконтролируемых сосудистых спазмах (часто – при гемолитической болезни новорожденных),
- Шоке. При шоке любой этиологии в результате перераспределения внутрисосудистой жидкости наблюдается развитие ДВС,
- Переливании несовместимой крови. ДВС-синдром является следствием происходящего внутрисосудистого гемолиза и последующей агрегации тромбоцитов,
- ДВС-синдром при беременности развивается в результате неправильного положения плаценты, ее отслойки или при эмболии околоплодными водами,
- ДВС-синдром у детей чаще всего развивается под действием инфекционных агентов (страдают дети в возрасте до месяца после рождения).
Все данные состояния приводят к нарушению в работе системы гемостаза, патологической активации механизмов свертывания крови и образованию тромбов.
Что происходит во время ДВС-синдрома?
Патогенез данного состояния крайне сложен и представляет собой цепь или каскад следующих друг за другом стадий и процессов. На них базируются и основные симптомы данного патологического процесса.
Факторы, способствующие развитию ДВС-синдрома и его фазы
В основе механизма развития ДВС-синдрома лежит повышенное образование тромбина из синтезируемого тромбопластина. Параллельно с увеличением его концентрации наблюдается выраженное истощение антикоагулянтных систем и уменьшением количества основных молекул – антитромбина, С-белка (фаза повышенной агрегации тромбоцитов и гиперкоагуляции).
Подобные изменения редко встречаются при других заболеваниях, поэтому могут расцениваться как основной диагностический признак.
На фоне высокой концентрации тромбина и фибрина происходит выраженная агрегация тромбоцитов с образованием тромбов, которые с током крови разносятся по всему организму, попадают во внутренние органы и вызывают закупорку в них мельчайших сосудов, что приводит к их ишемии и развитию полиорганной недостаточности. В акушерстве данное состояние приводит к развитию кровоизлияний в плаценту, тромбозу ее сосудов и гибели плода.
По ходу развития процесса и поражения внутренних органов, в зонах сосудистых блокад происходит активация фибринолитических систем, что приводит к уменьшению концентрации фибрина в крови и, как следствие этого, повышенной кровоточивости (фаза гипокоагуляции). Подобное состояние развивается на фоне почечной недостаточности и нарушения вегетативной иннервации органов и сосудов.
Последняя фаза заболевания может протекать как в виде полного восстановления (при адекватно назначенной и своевременно начатой терапии) так и закончиться летальным исходом.
Клинические признаки
Клиника и интенсивность течения заболевания зависит от того, каковы причины развития синдрома внутрисосудистого свертывания.
При инфекционных, септических поражениях, а также в результате внутрисосудистого гемолиза, течение ДВС-синдрома может приобретать практически молниеносный характер, и спасти такого больного довольно сложно.
При шоке тромбогеморрагический синдром развивается не так стремительно, однако, его выраженность зависит от тяжести шока и его вида.
Кроме того, симптомы заболевания зависят от стадии развития заболевания.
- Во время фазы гиперкоагуляции наблюдается снижение артериального давления у пациента, появление одышки, потливости, уменьшение силы пульсовых волн и их частоты (бради- или тахикардия). Обычно, данная стадия проходит довольно быстро, и клиника может исчезнуть довольно быстро. Более характерные клинические проявления характерны для второй и третьей стадий.
- На второй стадии состояние пациента ухудшается за счет поражения сосудов почек, органов пищеварительной системы и головного мозга. Развивается острая почечная недостаточность с возрастанием в крови концентрации мочевины, креатинина, появлением ПОЛ (продуктов перекисного окисления липидов). Из-за тромбозов в сосудах головного мозга может развиваться как преходящая очаговая симптоматика (головная боль, тошнота, рвота), так и симптомы поражения и ишемии головного мозга (развитие парезов или параличей конечностей, появление патологического дыхания, развития комы).
- Во время фазы гипокоагуляции наблюдается интенсивное кровотечение из полостей, тканей и внутренних органов.
- Четвертая фаза заболевания может быть как терминальной (если медицинская помощь была оказана несвоевременно), так и вести к выздоровлению (практически полностью исчезают все раннее описанные симптомы).
Диагностика ДВС–синдрома
Что же позволяет достоверно выставить диагноз диссеминированного внутрисоудистого свертывания и когда должна быть проведена неотложная медикаментозная терапия?
Постановка диагноза основывается на комплексном обследовании пациента, учета данных его анамнеза заболевания, объективного осмотра, лабораторных и инструментальных данных.
- Анамнез заболевания позволяет предположить и определить истинные причины развития заболевания (например, недавно перенесенный инфекционный процесс, при котором не проводилось должное лечение).
- При объективном осмотре можно определить основные признаки шока (гипотония, увеличение частоты дыхания и сердцебиения, снижение интенсивности и частоты пульса), обнаружить мелкие кровоизлияния в кожу и слизистые оболочки.
Отсутствие сознания у пациента может указывать на тромбоз сосудов вилизиева круга (основного сосудистого бассейна головного мозга).
- Если основной причиной развития внутрисосудистого свертывания является развитие инфекционных процессов, в крови возможен сдвиг лейкоцитарной формулы влево с преобладанием молодых форм лейкоцитов и увеличением количества нейтрофилов и эозинофилов. Главные причины подобного изменения – активация клеточного иммунитета и повышенная активность костного мозга.
Лабораторная диагностика заболевания
Большей информативностью обладает лабораторная диагностика ДВС-синдрома.
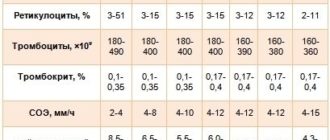
Если развился синдром свертывания крови, в первую очередь следует определить состав крови и в частности – количество тромбоцитов. Наблюдается прогрессивное их снижение до минимальных цифр или полного отсутствия к наступлению третьей фазы процесса. Параллельно, в общем анализе крови, определяется уровень числа эритроцитов и гематокрита. У новорожденных возможно полное исчезновение фетального гемоглобина.
При проведении гемостазиограммы наблюдается удлинение АЧТВ, уменьшение концентрации фибриногена и фибрина, начальное повышение и последующее увеличение протромбинового индекса и времени свертывания крови. При дополнительном исследовании определяется низкий уровень или полное отсутствие антитромбина III и С-белка, что позволяет достоверно диагностировать тромбогеморрагический синдром.
Специфичным для диссеминированного свертывания показателем является фрагментация эритроцитов из-за фибринового поражения. У новорожденных подобное поражение клеток может быть летальным.
Биохимический анализ крови позволяет определить высокие концентрации мочевины и креатинина, билирубина (при повреждении печени и почек). В некоторых случаях возможно появление КФК и тропонинов (признаки тромбоцитарного поражения миокарда с развитием очагов инфарктов в нем).
Появление в моче кровяных сгустков или массивного количества эритроцитов говорит о поражении клубочков почек и развития острой недостаточности.
Инструментальное исследование
При проведении ультразвукового исследования и магнитно-резонансной томографии, во внутренних органах и тканях наблюдаются массивные очаги кровоизлияний. Проведение других исследований нецелесообразно, так как может привести к усугублению состояния пациента и прогрессированию процесса.
При наличии всех вышеуказанных изменений показана неотложная госпитализация в отделение ОАРИТ.
Лечение
Первая помощь при развитии ДВС заключается в экстренном введении свежезамороженной плазмы и небольшого количества глюкокортикоидов. Показана экстренная госпитализация в специализированный стационар.
Свежезамороженная плазма позволяет восполнить дефицит коагулянтов в крови
Лечение ДВС-синдрома проводится в отделении реанимации и интенсивной терапии, а если таковое направление невозможно, то в том отделении, где находится пациент и проводится лечащим врачом и реаниматологом. Если у пациента диагностирован подострый ДВС-синдром или его хроническая форма, то лечение может проводить терапевт и гематолог.
В первую очередь, необходимо воздействовать на патогенез заболевания и направить все силы на устранение недостаточности внутренних органов.
Если причиной ДВС послужила инфекция, пациенту в максимальных терапевтических дозах назначают антибиотики. Для лечения используют наиболее эффективные антибактериальные препараты с широким спектром действия. Это позволяет воздействовать на большинство микроорганизмов.
Иногда, для наибольшей эффективности и расширения спектра действия, к антибиотикам добавляют протеазы и глобулины. Это позволяет уменьшить симптомы интоксикации и предотвратить поступление в кровоток продуктов деструкции тканей и тканевого тромбопластина.
Инфузионная терапия
Принципы инфузионного лечения включают в себя комбинированное использование плазмы, коллоидов и кристаллоидов.
Для устранения шока и его симптомов, пациенту назначается инфузия солевых растворов (ацесоль, Рингер, трисоль), коллоидов (реополиглюкины, гидроксиэтилкрахмал). Дополнительно, назначается введение глюкокортикоидов (преднизолон или дексаметазон) с гепарином и свежезамороженной и очищенной плазмы. У новорожденных их использование должно проводиться после тщательных расчетов необходимого количества препарата.
При ранней диагностике данного состояния, неплохой эффект дает использование альфа-адреноблокаторов (противопоказаны для использования у новорожденных). Данные препараты улучшают микроциркуляцию, а также снижают агрегационную способность тромбоцитов, что уменьшает тромбообразование.
Не следует использовать адреномиметики (особенно адреналин), так как они ухудшают состояние пациента, способствуют спазму сосудов и увеличивают тромбообразование.
При массивных кровотечениях показано использование антиферментных препаратов (контрикал). Аминокапроновая кислота и стрептокиназа противопоказаны при развитии ДВС-синдрома, так как могут привести к осложнению заболевания и значительному ухудшению состояния пациентов.
Если у пациента имеется хронический ДВС-синдром, то эффективным является использование плазмафереза. Во время процедуры удается удалить излишки тромбопластина и тромбоцитов, восстановить их нормальное количество путем удаления плазмы и ее замены свежезамороженной.
Как вариант, лечение ДВС-синдрома можно проводить не плазмаферезом, а удалять из крови только эритроциты и тромбоциты (эритротромбоферез).
Профилактика ДВС
Можно ли что-либо предпринять, чтобы предотвратить развитие ДВС-синдрома? Какие рекомендации можно дать пациенту, чтобы его избежать?
Первыми среди профилактических мероприятий находится своевременное и правильное лечение предшествующих заболеваний и профилактика инфекционных осложнений после перенесенных оперативных вмешательств. В лечении важно использовать узконаправленные антибиотики, а также включать в схему лечения использование ферментов. У новорожденных назначение антибиотиков показано только при тяжелых инфекционных процессах.
В гинекологии, ДВС-синдром наблюдается, обычно, после перенесенного аборта или операций на половых органах. Предотвратить его развитие можно путем тщательного соблюдения правил асептики и антисептики, точного выполнения операционных мероприятий.
У новорожденных, пожилых и ослабленных пациентов не рекомендуется использовать лекарственные препараты, способствующие повышению коагуляционной способности крови, так как они могут спровоцировать развитие данного заболевания.