Лейкопения (лейкоцитопения) – это термин, который применяют для характеристики состояний, когда суммарное количество различных форм лейкоцитов в плазме крови падает ниже нормы.
В большинстве случаев, лейкопения – это гематологический признак определённого заболевания, который достаточно быстро исчезает.
Однако, развитие лейкопении может быть вызвано приёмом лекарственных препаратов, проведения лучевой или химиотерапии.
Пониженное содержание лейкоцитов наблюдается также после токсических поражений некоторыми веществами и ядами.
Тем не менее, лейкопения может свидетельствовать о начале развития или уже существующей тяжёлой патологии, когда отсутствие нормального количества лейкоцитов вызвано нарушениями в работе кроветворения.
Поэтому очень важно выяснить причины возникновения и механизм развития в каждом случае, и только после этого составлять лечебно-профилактическую схему.
Чем опасна лейкопения
В большинстве случаев, при лейкопении отсутствуют ярко выраженные, характерные и приносящие серьёзный дискомфорт, симптомы.
Как правило, это состояние диагностируется при сдаче анализов.
Однако игнорировать отклонение от нормы нельзя – ослабление иммунитета неизбежно приведёт к увеличению количества инфекционных и вирусных болезней, поражению слизистых оболочек ЖКТ и другим серьёзным «неприятностям».
Не обращать должного внимания на лейкопению, обнаруженную у ребёнка – это значит подвергать его организм риску нарушения нормального развития.
Ведь не случайно природа позаботилась о защите детского организма во время взросления, и нормальный уровень лейкоцитов в крови у детей, всегда выше чем у взрослых.
К самым грозным последствиям игнорирования патологии у взрослых относят в 2 раза увеличивающийся риск возникновения любого онкологического заболевания.
Для детей опасность заключается в том, что, если не лечить ребёнка, то можно пропустить дебют лейкоза, у которого клиническим симптомом может быть не только состояние лейкоцитоза, но и лейкопении.
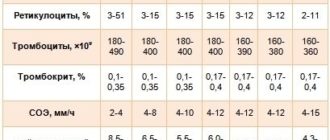
Показатели нормы
Количественное значение лейкоцитов подсчитывают во время общего анализа крови. Если выявляют стойкое отклонение от нормы, то назначают развернутый клинический анализ крови с лейкоцитарной формулой.
Согласно современной терминологии и новому подходу к оцениванию показателей анализа крови, лейкопения – это состояние, когда сумма всех лейкоцитов, находящихся в плазме крови становится меньше, чем нижние референсные значения.
| ВОЗРАСТ | ЗНАЧЕНИЕ (в 109/л) |
| новорождённые | <,8,0 |
| до 2 лет | <,4,0 |
| с 2 до 6 лет | <,3,0-4,0 |
| с 6 до 16 лет | <,2,5-4,0 |
| взрослые | <,4,0 |
Степени тяжести болезни
Деление лейкопений на степени происходит по принципу градации абсолютного количества лейкоцитов в крови, на основании которого можно делать прогноз о риске развития осложнений после перенесённого заболевания.
Поэтому в диагнозе указывается один из следующих вариантов:
| СТЕПЕНЬ | АБСОЛЮТНОЕ КОЛИЧЕСТВО ЛЕЙКОЦИТОВ (в 109/л) | РИСКИ ОСЛОЖНЕНИЙ |
| лёгкая | 1,0 -1,5 | минимальные |
| умеренная | 0,5 -1,0 | умеренные |
| тяжёлая | менее 0,5 | высокие |
Тяжёлая степень лейкоцитопении получила отдельный статус синдрома, который приравнивается к самостоятельному заболеванию – агранулоцитоз.
Разновидности и причины лейкопении
На первый взгляд, классификация лейкопений может показаться довольно запутанной. Однако поняв суть такого разделения, картина принимает вполне логическую и завершённую форму.
Виды лейкопении отличаются друг от друга своей этиологией, патогенезом, временем возникновения, длительностью и рядом других факторов, поэтому одна и та же лейкопения может одновременно относится к нескольким видам.
Абсолютная и относительная
Абсолютная лейкопения – это снижение суммы всех видов белых клеток, циркулирующих в крови.
За счёт того, что в общей массе лейкоцитов превалируют нейтрофилы, довольно часто и обосновано, вместо термина «абсолютная лейкопения» могут употреблять названия «нейтропения» или «гранулоцитопения».
Последний термин дополнительно подчёркивает характерное строение нейтрофилов, уровень которых понижен.
При обнаружении в общем анализе крови абсолютного вида лейкопении, назначается развёрнутый анализ крови с лейкоцитарной формулой, которая точно покажет истинную картину изменения баланса между лейкоцитами.
Абсолютная лейкопения делится на следующие подвиды: нейтропения, лимфопения, моноцитопения, эозинопения и базопения.
Относительная или перераспределительная лейкопения – это преобладание в плазме крови депонированных, занимающих краевое положение лейкоцитов (маргинальный пул), над свободно циркулирующими (циркулирующий пул).
К причинам возникновения такого дисбаланса относят:
- хронические воспаления ЖКТ,
- некоторые виды вегетативных неврозов,
- болезни, вызывающие патологическое увеличение размеров селезёнки,
- анафилактический шок и гемодиализ.
Транзиторная
Это особая лейкопения, одновременно относящаяся еще к 2 видам – хроническому и доброкачественному.
Она возникает у ребёнка ещё до его рождения и может длиться на протяжении 4-х лет, поэтому её относят к хронической форме.
А поскольку такое заболевание безопасно для здоровья, детский организм дополнительно не подвержен инфекциям и нет нарушений в органах кроветворения, то транзиторная форма попадает в разряд доброкачественных.
Транзиторная лейкопения – это специфическое состояние, когда общее количество лейкоцитов в крови остается в норме(!), но нарушается баланс между ними.
В анализе лейкоцитарной формулы количество нейтрофилов, эозинофилов и базофилов (гранулоцитных клеток) снижается до 5-15%, а компенсация общего количества белых клеток до нормы происходит за счёт агранулоцитов – лейкоцитов и моноцитов.
Причиной возникновения транзиторного вида лейкопении считается переход антител от матери к плоду, и лечить ее не нужно. Максимум к 4-му году жизни лейкоцитарная формула приходит в норму сама собой.
Классификация по причинам возникновения
Причины лейкопении поделены на три основные группы, которые дали ещё одну разновидность классификации.
Миелотоксические лейкопении
Эти разновидности могут быть вызваны как внешними (экзогенными), так и внутренними (эндогенными) патогенными причинами, которые оказывают неблагоприятное воздействие на красный костный мозг – место рождения всех форменных элементов крови, в том числе и лейкоцитов.
В результате таких неблагоприятных воздействий нарушается производство, нормальное развитие и дифференциация белых клеток крови.
Миелотоксические лейкопении также могут быть вызваны:
- радиоактивным излучением,
- ядами или токсическими веществами,
- приёмом специализированных миелотоксических лекарств, которые применяют при лечении онкологии после химиотерапии,
- системных аутоиммунных заболеваний,
- болезни Бехтерева,
- при трансплантологии.
Также, такие состояния считаются признаком осложнённого течения лейкозов, метастазирования в красный мозг или саркомы.
Самая тяжелая форма миелотоксической лейкопении у ребёнка — Синдром Костманна.
Заболевание передается по наследству если оба родителя являются носителями дефектного гена, сами при этом могут не болеть.
На сегодняшний момент достигнут прорыв и лечить эту форму лейкопении стали препаратами Г-КСФ, который показывает очень хорошие результаты.
Важно! Для экзогенного миелотоксического агранулоцитоза, вызванного отравлением бензолом, ртутью или тяжелым поражением радиацией, присущ временной зазор между самим воздействием на костную красную ткань и снижением лейкоцитов — отзыв на радиоактивное облучение наступает, как правило, через неделю. На токсические поражения, такой ответ организма может быть отложен на месяцы и даже годы.
Иммунные лейкопении
Снижение содержания лейкоцитов при иммунных разновидностях обусловлено их разрушением антигранулоцитными антителами.
Гибель белых клеток происходит и в кровотоке, и в селезёнке (печени) и в красном костном мозге.
Иммунные лейкопении, в свою очередь, делятся на 2 подгруппы – аутоиммунную и гаптеновую.
- Аутоиммунные лейкопении считаются симптомами системной красной волчанки и ревматоидного артрита. Практически доказано, что такие патологии могут передаваться по наследству, возникать из-за перенесения вирусных инфекций в тяжёлой форме или психологической травмы, а также после приёма цитостатических препаратов.
- Гаптеновые или медикаментозные лейкопении обусловлены склеиванием лейкоцитов, после которого они погибают. Вызывают такой «спаечный» процесс специальные вещества – гаптены, которые оседают на поверхности белых клеток. Гаптеновые лекопении чаще возникают у взрослого, особенно в пожилом возрасте человека, чем у ребёнка.
Возникнет или нет такая разновидность лейкопении зависит не только от возраста, но и от общего состояния здоровья.
К самым распространённым лекарствам, которые могут быть причиной возникновения гаптеновой лейкопении относят:
- сульфаниламиды,
- противодиабетические сульфаниламиды,
- анальгин, амидопирин, метилурацил,
- некоторые антибиотики – левомицетин, бисептол,
- противотуберкулезные лекарства,
- препараты, повышающие выработку гормонов щитовидной железой,
- лекарства против подагры,
- некоторые антидепрессанты, нейролептики и противосудорожные средства.
Генуинные или безопасные лейкопении
Если тщательное гематологическое обследование и клинические наблюдения не выявляют причину понижения уровня лейкоцитов у взрослого человека до 3,0-4,0×109/л, и при этом не отмечается изменения самочувствия в худшую сторону, то такое состояние принято называть «безопасной лейкемией».
Причиной возникновения безопасной лейкемии считают индивидуальные особенности регуляции кроветворения. Это состояние не требует никакой терапии или профилактических мероприятий.
Первичная и вторичная
К первичным лейкопениям относят состояния, вызванные нарушением воспроизводства лейкоцитов, их гибелью в красном костном мозге или массовой гибелью в кровотоке.
Ко вторичным лейкопениям, относят состояния, при которых есть факторы, влияющие на процесс нормального кроветворения.
Острая и хроническая формы
Если состояние лейкопении проходит достаточно быстро, до 3 месяцев, то такую форму называют острой. А в случае если уровень лейкоцитов держится пониженным дольше, то это – хроническая форма.
В свою очередь хронические отклонения можно разделить на 2 вида:
- Наследственные – постоянные и периодические формы.
- Приобретённые – идиопатические, аутоиммунные и циклические подтипы.
Доброкачественные лейкопении
К доброкачественным лейкопениям относят те разновидности, при которых функциональная активность лейкоцитов остается неизменённой.
Яркий тому пример – перераспределительная и транзиторная лейкемии.
Симптоматика
Лейкопения у взрослых сама является лабораторным признаком того или иного заболевания, протекает без всяких специфических симптомов и диагностируется только по анализу крови.
Тем не менее, следует отметить, что в случае медикаментозной лейкопении существуют симптомы, по которым можно определить, что уровень лейкоцитов понизился:
- озноб и повышение температуры тела без особых на то причин,
- головокружения и головные боли,
- возникает чувство постоянной усталости,
- тахикардия.
В след за этим могут увеличиться размеры миндалин, лимфатических узлов и нарастать признаки физического истощения.
А при каких признаках и симптомах можно заподозрить детскую лейкопению? Родителям стоит насторожиться в следующих случаях:
- ребёнок болеет чаще чем остальные дети,
- преследует фурункулёз, который оставляет оспинки,
- беспокоит и не лечится пародонтит,
- есть отставание от сверстников в росте и в весе.
В то же время, за счёт обязательных профилактических осмотров и сдачи анализов, лейкопения у детей диагностируется гораздо чаще.
Медикаментозная терапия
Лечение лейкопении, если её форма требует вмешательства, требует приёма лекарственных препаратов, не смотря на степень тяжести состояния.
Сегодня врачи вооружены 2 подгруппами фармакологических препаратов, которые можно применять при любой разновидности лейкемии, в том числе и возникшей после (во время) химиотерапии:
- Препараты для стимуляции кроветворных процессов и метаболизма. Метилурацил и его аналоги, Лейкоген (Leucogen), Пентоксил (Pentoxyl) – эти лекарства отлично себя зарекомендовали как стимуляторы гемопоэза.
- Гормональные лекарства, усиливающие образование моноцитов и нейтрофилов в костном мозге – Филграстим и Пэгфилграстим (Г-КСФ), а также Сарграмостим (ГМ-КСФ).
Во время проведения химиотерапии и после её окончания, приём препаратов второй подгруппы обязателен, потому что лекарства Г-КСФ стимулируют гранулоцитопоэз, а Сарграмостим активизирует выработку не только гранулоцитов, но и моноцитов и мегакариоцитов.
Лечить тяжёлые степени лейкопений, возникших в следствие онкологических заболеваний и химиотерапии, можно и хорошо зарекомендовавшими себя лекарствами: Лейкомакс, Молграмостим, Филграстим, Ленограстим и Граноцит.
Диета для нормализации уровня лейкоцитов
Не последняя роль в лечении лейкемий отводится и специальному лечебному питанию.
В рацион больных лейкемией или прошедших курс химиотерапии обязательно должны входить следующие продукты:
- мидии, устрицы, рапаны и другие морепродукты,
- мясо кролика и индюка,
- свежая зелень – шпинат, спаржа, сельдерей,
- зелёные разновидности капусты – брюссельская и брокколи,
- молочные и кисломолочные продукты, твёрдые сыры,
- бобовые – горох, фасоль, чечевица, бобы, нут,
- тыква, свёкла.
В диету при лейкопении запрещено включать все жирные сорта мяса и рыбы, субпродукты, за исключением печени трески.
Составляя дневной рацион надо ориентироваться на следующие нормы:
- Суточный баланс углеводов, белков и жиров (граммы) – 300:150:90.
- Общая калорийность дня – 3000 ккал.
- Количество приёмов пищи – 5-6 раз.
Следует помнить, что лечебное питание при лейкопении может усилить эффект медикаментозной терапии, но никак не заменить его.