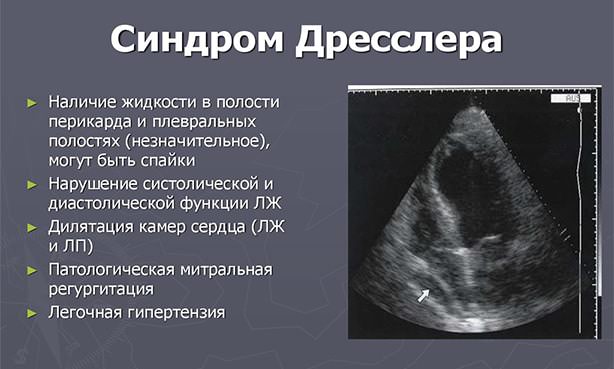
Синдромом Дресслера (СД) называют одно из осложнений инфаркта миокарда, проявляющееся воспалением перикарда, легочной плевры, легких, суставов, повышением температуры тела, содержания маркеров воспалительного процесса, другое название – постинфарктный синдром.
Распространенность заболевания по разным данным составляет от 4 до 30 % (1,2). В последние годы этот показатель значительно уменьшился. Тенденцию к снижению распространенности синдрома объясняют более эффективным, комплексным лечением.
Рассмотрим механизм развития постинфарктного синдрома, его причины, симптомы, методы диагностики, лечения, профилактики, возможные осложнения, прогноз.
Механизм развития
Патогенез синдрома Дресслера до конца непонятен. Однозначно известно только то, что природа заболевания – аутоиммунная. По неизвестной причине иммунные клетки начинают воспринимать ткани организма как чужие и атакуют их.
Существует несколько теорий, объясняющих возникающие нарушения. Согласно первой после инфаркта миокарда в кровь попадает множество продуктов распада белковой природы. Организм вырабатывает антитела, цель которых – связать циркулирующие антигены. Образующиеся комплексы оседают на поверхности различных органов. Поэтому их устранение защитными силами организма сопровождается повреждениями тканей.
Согласно второй теории многие органы имеют антигены, напоминающие миокардиальные, перикардиальные. Защитные клетки не замечают отличий, начинают атаковать как комплексы антиген-антитело, так и обычные ткани.
Разновидности заболевания
Синдром Дресслера имеет очень разные проявления. Всего различают 3 основных формы патологии:
- Типичная (развернутая). Проявляется перикардитом, пневмонией, полиартритом, плевритом. Все воспалительные процессы могут протекать по отдельности (реже) или формировать различные комбинации.
- Атипичная. Ее симптомы – артрический, кожный, кардио-плече-грудной, перитонеальный, астматический синдромы.
- Малосимптомная. Основные проявления – лихорадка, суставные боли, повышение количества лейкоцитов, эозинофилов, СОЭ.
Причины
Основная причина постинфарктного синдрома – . Однако врачи не зря настаивают на использовании термина «синдром постповреждения сердца». Ведь развитие синдрома Дресслера сопровождается гибелью клеток миокарда любой природы. Повреждение сердечной мышцы может быть следствием:
- открытой травмы грудной клетки (огнестрельное, ножевое ранение),
- кардиологических операций,
- катетерных абляций (прижигание сердечной мышцы электродом).
К факторам риска развития патологии относят:
- другие аутоиммунные заболевания,
- рак легких,
- спондилоартроз,
- воспаления сердечной сумки (перикардит).
Признаки, симптомы
Классическая клиническая картина развивается на 2-4 неделе. Однако признаки заболевания могут появиться раньше (ранний СД) или гораздо позже (поздний СД).
Типичный синдром Дресслера проявляется повышением температуры тела, перикардитом, плевритом, пневмонией, полиартритом. Лихорадка не имеет типичных особенностей. Температура обычно повышена незначительно, реже сильно или отсутствует. У конкретного пациента симптомы синдрома Дресслера будут зависеть от локализации воспалительного процесс.
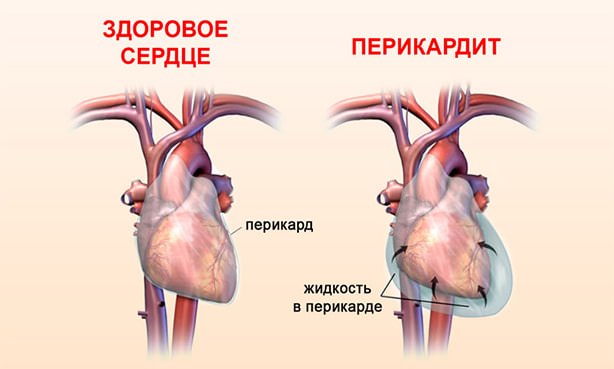
Проявления типичных аутоиммунных процессов при СД.
| Локализация | Проявления |
|---|---|
| Перикард | Обязательный элемент классической формы. Болевой синдром локализируется за грудиной. Боль бывает острая приступообразная или давящая. Усиливается при кашле, глотании, дыхании. Ослабевает, если пациент стоит или лежит на животе. Через несколько дней в полости перикарда накапливается жидкость, боли исчезают. |
| Плевра | Боль по бокам грудной клетки, которая усиливается во время дыхания, одышка. Может проходить бессимптомно. |
| Легкие | Пневмония регистрируется реже перикардита, плеврита. Проявляется ослабленным, жестким дыханием, появлением хрипов, кашлем, выделением мокроты. Мокрота может содержать примеси крови. |
| Суставы | Чаще всего поражается плечевой сустав, особенно левый. Признаки артрита – боль, ограничение подвижности. |
Атипичные формы могут проявляться:
- крапивницей, дерматитом, покраснением кожи,
- приступообразной одышкой (без кашля),
- тошнотой, рвотой, болезненностью живота.
Диагностика
Диагноз «синдром Дресслера» устанавливают по совокупности симптомов, результатов клинического, инструментального, лабораторного обследования. Выслушав жалобы пациента, врач обязательно проведет аускультацию грудной клетки. Типичные шумы указывают на наличие воспалительных процессов. Их отсутствие не дает оснований исключать заболевание, поскольку экссудативные формы чаще всего протекают скрытно. В этом случае выявить воспаление можно только при помощи методов визуальной диагностики.
Особенности аускультации при постинфарктном синдроме.
| Заболевания | Характеристики шумов |
|---|---|
| Перикардит | Вначале заболевания прослушивается шум трения перикарда, напоминающий хруст снега. Он усиливается, если сильно прижать стетоскоп, задержать дыхание или занять коленно-локтевую позицию. |
| Плеврит | Дыхание поверхностное, учащенное. При сухом плеврите прослушивается шум трения плевры. Он очень деликатный, напоминающий шорох листьев или грубый, похожий на хруст снега. Накопление экссудата сопровождается исчезновением посторонних звуков. |
| Пневмония | Мелкопузырчатые хрипы, дыхание жесткое. |
СД является показанием к проведению следующих тестов:
- Анализ крови. Часто обнаруживается повышение СОЭ, уровня С-реактивного белка, увеличения количества лейкоцитов, эозинофилов.
- Электрокардиография. Изменения ЭКГ регистрируются только при наличии перикардита.
- УЗИ сердца. Может выявить утолщение листков перикарда, увеличение пространства между ними. Полость сердечной сумки иногда содержит небольшое количество жидкости.
- Рентгенография грудной клетки, МРТ или КТ. Методы визуальной диагностики позволяют увидеть скопление жидкости, наличие характерных изменений структуры легких, плевры.
- Плевральная, перикардиальная пункция. Специальной иглой врач отсасывает содержимое плевральной, перикардиальной полости. Характерные признаки воспаление – наличие большого количества эозинофилов, лейкоцитов, высокий уровень С-реактивного белка.
Современные методы лечения
Лечение синдрома Дресслера не требует обязательной госпитализации. Она показана пациентам с:
- распространением типичных проявлений,
- тяжелым рецидивом СД,
- безуспешной терапией заболевания,
- повышением температуры, кожными проявлениями, если инфаркт миокарда перенесен недавно.
Лекарственные препараты
Синдром Дресслера лечат назначением препаратов, угнетающих иммунный ответ, а также лекарств, устраняющих симптомы.
Основные группы лекарств для лечения СД.
| Название группы | Представители | Обоснование назначения |
|---|---|---|
| Ибупрофен, аспирин | Устраняют воспаление, убирают болевые ощущения, снижают температуру. | |
| Гастропротекторы | Омез | Защищают слизистую пищеварительного тракта от воздействия НПВП. |
| Глюкокортикоиды | Преднизолон, дексаметазон | Устраняют воспаление, препятствуют развитию аллергических реакций, способствуют торможению аутоиммунных процессов. |
| Алкалоид трополонового ряда | Колхицин | Обладает мощным противовоспалительным эффектом. Назначается пациентам, которым противопоказаны глюкокортикоиды, НПВП. |
| Антиметаболиты | Метотрексат | Угнетает иммунные реакции организма. |
| Клопидогрел | Назначаются редко из-за риска развития гемоперикарда. Препятствуют образованию тромбов. |
Хирургические процедуры
Оперативные методы лечения синдрома Дресслера применяются редко. Они показаны пациентам с высоким риском развития жизнеугрожающих осложнений. Суть всех операций сводится к удалению накопившейся жидкости из плевральной или перикардиальной полости. Этого достигают следующими процедурами:
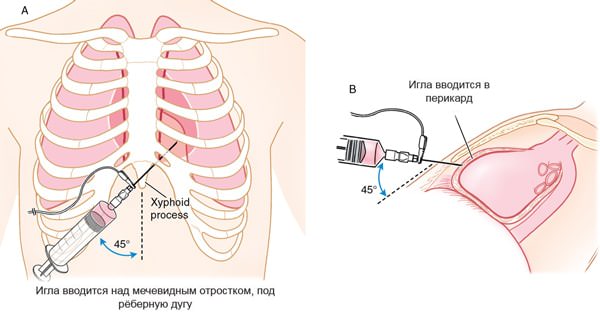
- перикардиоцентезом – прокол, аспирация содержимого сердечной сумки,
- перикардэктомия – полное или частичное удаление перикарда. Сложная процедура, показанием к которой является сдавливание сердца накопившейся жидкостью (тампонада сердца),
- пункция плевральной полости – отсасывание содержимого полости специальным шприцом с последующим введением препаратов, способствующих выздоровлению.
Профилактика
Специфические методы профилактики постинфарктного синдрома пока не разработаны. Комплексное лечение инфаркта миокарда позволяет максимально снизить вероятность развития СД, но не предупреждает его полностью.
Доказано, что применение НПВП, глюкокортикоидов во время острой, подострой фазы сердечного приступа неэффективно. Сейчас проводится исследование COPPS (Cоlchicine for the Prevention of Post-pericardiotomy Syndrome), изучающее целесообразность использования колхицина как профилактического средства (3).
Возможные осложнения
Постинфарктный синдром Дресслера редко сопровождается осложнениями. Их наличие усложняет восстановление после инфаркта, ухудшает качество жизни. Большинство осложнений поддаются лечению. Запущенные процессы способны привести к необратимому нарушению работы сердца – хронической сердечной недостаточности. Очень редко осложнения СД приводят к летальному исходу.
Основные виды осложнений СД.
| Осложнение | Определение |
|---|---|
| Тампонада сердца | Сдавливание сердца жидкостью, наколенной между листками перикарда. |
| Геморрагический перикардит | Скопление крови внутри сердечной сумки. Приводит к сдавливанию сердца. |
| Констриктивный перикардит | Воспаление перикарда, сопровождающееся утолщением его листков, сужению просвета перикардиальной полости. Приводит к сдавливанию сердца. |
| Слипчивый перикардит | Образование стяжек, спаек между стенкой сердца и листками перикарда. Опасно развитием «панцирного сердца» – патологии, при которой сердце оказывается внутри неэластичного перикарда, не может полноценно сокращаться, расслабляться. |
| Окклюзия коронарного шунта | Ухудшение проходимости коронарного шунта. |
| Анемия | Сниженное количество гемоглобина и/или эритроцитов. |
| Гломерулонефрит | Воспаление почечных клубочков. |
| Асептический острый гепатит | Острое воспаление печени. |
Прогноз
Прогноз при синдроме Дресслера благоприятный. Качество, продолжительности жизни человека больше зависит от успешности восстановления после инфаркта миокарда. Однако имеются данные, которые свидетельствуют, что перенесенное заболевание незначительно ухудшает выживание в течение 5 лет (4).
У некоторых пациентов полностью излечить СД не удается. Патология переходит в латентную стадию с периодически возникающими рецидивами. Таким больным приходится пожизненно проходить курсы лечения постинфарктного синдрома или принимать препараты постоянно.
Литература
- Bendjelid K., Pugin J. Is Dressler syndrome dead?
- Fletcher C., Ostergaard C., Menzies R. Dressler syndrome after minimally invasive coronary artery bypass surgery, 2004.
- Finkelstein Y., Shemesh J., Mahlab K. et al. Colchicine for the prevention of postpericardiotomy syndrome, 2002.
- Nieto Rodriguez J.A., Vano Sanchis D., Alonso Pardo F., de Paz Varea V. The postpericardiotomy syndrome following endovenous pacemaker insertion: case report and review, 2005.