Зачастую после проведения анализов крови врачи определяют у пациента повышенное количество моноцитов, которые являются одним из видов лейкоцитов. При подобном увеличении можно наблюдать развитие воспалительных процессов и иных заболеваний. Поэтому наша статья раскрывает особенности и причины повышения моноцитов среди разных категорий пациентов.
Что такое увеличенные моноциты?
Для того чтобы объяснить, что такое повышенные моноциты, изначально стоит немного поговорить о лейкоцитах, которые неразрывно связаны с моноцитами.
Итак, лейкоциты разделяются на две основные группы:
- Гранулоциты – состоят из эозинофилов, нейтрофилов, базофилов.
- Агранулоциты – лимфоциты и моноциты.
Каждый тип клеток имеет собственные функции. Моноциты выполняют следующие задачи:
- Защита организма от чужеродных частиц (вирусы, бактерии, токсины).
- Создание барьера между здоровыми и зараженными тканями.
- Активация выработки интерферонов (белки, которые выделяются организмом при вторжении вируса).
- Удаление погибших лейкоцитов из места воспаления.
- Помощь в предотвращении онкологии.
- Препятствие тромбообразования.
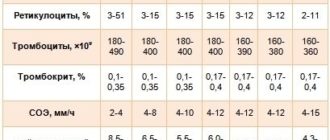
Норма моноцитов у взрослого составляет 3-11% (у детей 2 2, 12%) по отношению к лейкоцитам.
Повышение моноцитов (далее ПМ) свидетельствует о том, что данные клетки утратили способность быстро реагировать на чужеродные частицы, следовательно, в точке заражения возрастает уровень моноцитов, которые стремятся уничтожить вирус. Поэтому при ПМ в теле зарождаются инфекционные (или воспалительные) процессы.
Состояние, когда моноциты повышены в крови, называется моноцитоз.
Причины увеличения
Основными причинами при незначительном повышении (1-2%) могут быть:
- Менструация.
- Переедание.
- Возраст до 7 лет.
- Аллергия.
- Развитие инфекции вирусного характера (ветрянка, коклюш, оспа).
- Период восстановления после простуды, гриппа, ОРВИ.
- Стрессовые ситуации.
- Период реабилитации после операции (удаление аппендикса, гинекологические операции).
При значительном повышении моноцитов (более 14%) стоит выделить развитие следующих заболеваний:
- онкологические новообразования,
- туберкулез,
- мононуклеоз (развитие вирусного инфекционного заболевания),
- ревматизм,
- артрит,
- рак крови (лейкоз),
- сифилис,
- патологии легких (саркоидоз),
- инфекционное заболевание, полученное от больных животных (бруцеллез),
- глисты,
- сепсис (заражение организма болезнетворными микробами).

Повышение среди взрослых пациентов
У взрослых и детей различаются симптомы и способы лечения при ПМ, поэтому далее остановимся на изменениях моноцитов среди совершеннолетних и несовершеннолетних пациентов и начнем с взрослых пациентов.
При ПМ у взрослого происходит развитие инфекционных и иных патологий. При развитии заболевания наряду с моноцитами увеличиваются и другие показатели, которые ответственны за противостояние воспалительным процессам.
При ПМ проявляются следующие симптомы:
- слабость,
- повышенная утомляемость,
- сонливость,
- резкая потеря веса,
- чувство тревоги,
- отвращение к мясу,
- раздражительность,
- снижение аппетита,
- диарея,
- прожилки крови в кале,
- боли в животе,
- суставные боли,
- сыпь,
- болезненность во время полового акта.
Признаки повышенных моноцитов отличаются от сниженных.
При наличии 6-7 совпадений, пациент обязан обратиться к терапевту, который проводит обследование полученных результатов и организма в целом. Для большей уверенности пациент может сделать повторный анализ через 1-2 недели.
В период лечения пациент должен соблюдать ряд правил по рациону, а именно:
- Уменьшить потребление сахара.
- Отказаться от алкогольной продукции.
- Добавить больше рыбы в рацион (либо ежедневно принимать рыбий жир по 1 чайной ложке).
- Соблюдать правила средиземноморской диеты: употреблять больше овощей, фруктов, цельных зерен, орехов, семян.

Моноцитоз у ребенка
Норма моноцитов у подрастающего поколения равна 2-7% от уровня лейкоцитов. Так, у новорожденного данный показатель может достигать 15%, что не всегда является отклонением.
При ПМ родители должны обратить внимание на такие симптомы, как: повышенная температура, боли в суставах, кашель, диарея, увеличение лимфоузлов.
При моноцитозе изначально стоит исключить следующие болезни (и состояния):
- глисты,
- режутся зубы у младенца,
- смена зубов,
- простудные заболевания,
- краснуха, оспа, корь, скарлатина,
- аллергия,
- отравление,
- общая утомляемость,
- прием лекарственных препаратов, например, Гризеофульвин (при лечении лишая), Галоперидол (при психических расстройствах),
- период выздоровления.
Когда ПМ связано с недавно перенесенной операцией либо по иным причинам из указанного списка, тогда дополнительное лечение не требуется.
При обнаружении моноцитоза врач определяет основную причину изменения моноцитов, а не лечение, ведь моноцитоз 2, не болезнь, а симптом.
Изначально врач определяет, какая болезнь является причиной моноцитоза, а только потом определяет лечение. Для определения болезни педиатр направляет маленького пациента на допобследование, а именно:
- Повторный анализ крови.
- Анализ мочи.
- Исследование кала.
- Ревматологические пробы.
- Посев крови.
- Кожные аллергологические пробы.
- Пункция костного мозга.
- УЗИ.
- Серологические анализы.
Перечень пунктов по дополнительному обследованию зависит от подозрений на ту или иную болезнь.
После выявления основной причины повышения моноцитов, врач определяет индивидуальное лечение. Например, при воспалении назначаются рецептурные препараты (лекарства, отпускаемые в аптеке только по рецепту врача). При онкологии проводится химиотерапия и хирургическое вмешательство.

Повышение при вынашивании плода
В период вынашивания малыша у женщин наблюдается моноцитоз, поскольку главными клетками иммунной защиты становятся именно моноциты (вместо лимфоцитов). Таким образом, происходит адаптация организма к новому состоянию.
Основными симптомами повышения моноцитов являются: слабость, быстрая утомляемость, незначительное повышение температуры.
При незначительных отклонениях врач не назначает лечение, поскольку организм самостоятельно справляется с подобными сбоями.
Когда отклонение значительное (в течение нескольких месяцев), тогда требуется детальное медицинское обследование, поскольку заболевание может привести к выкидышу, искусственному прерыванию беременности, развитию патологий у плода, отставанию в развитии, летальному исходу.
Лечение зависит от диагноза, срока беременности и степени тяжести моноцитоза.
Чаще всего используют такие методы, как:
- прием лекарственных препаратов,
- переливание крови,
- операция,
- плазмоферез (процесс забора крови и возврат после очистки),
- прием витаминов,
- диета.

В заключение стоит напомнить, что ПМ является лишь симптомом при развитии патологии. При этом учитываются иные показатели анализов и исследования пациента. Но при моноцитозе могут развиваться серьезные заболевания, поэтому пациент должен изучить данный материал, чтобы знать причины и особенности повышения моноцитов.