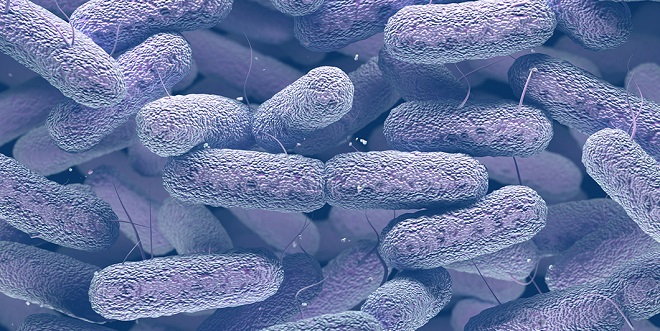
Клебсиелла — эти обычные бактерии обычно безвредны. Они часто живут в вашем кишечнике, не давая вам никаких проблем.
Но klebsiella pneumoniae может быть опасным, если они попадают в другие части вашего тела, особенно если вы уже больны. Они могут превратиться в «супербуков», которые практически невозможно победить распространенными антибиотиками.
Зародыши могут дать вам пневмонию, заразить вашу рану или кровь и вызвать другие серьезные проблемы.
Кто подвержен?
Инфекции редки у здоровых людей, потому что их иммунная система достаточно сильна, чтобы отбивать микробы. Но инфекции более вероятны, если у вас есть проблемы со здоровьем, например:
- Алкоголизм
- Рак
- Диабет
- Почечная недостаточность
- Болезнь печени
- Заболевание легких
Принимая определенные антибиотики в течение длительного времени или других методов лечения также может повысить ваши шансы на инфекцию klebsiella.
Как вы его поймаете?
Эти микробы не распространяются по воздуху. Вам нужен прямой контакт, чтобы заболеть. Одним из способов было бы прикоснуться к разрезу на вашей коже грязными руками.
Большинство инфекций происходит в больницах, домах престарелых и в других местах с большим количеством больных людей. Зародыши также могут распространяться, когда они попадают на медицинские устройства, такие как:
- Катетеры, трубки, которые поступают в вену, чтобы давать лекарства
- Эндотрахеальные трубки и вентиляторы, которые помогают вам дышать
- Мочевые катетеры
Симптомы клебсиеллы
Они зависят от того, где инфекция. Например, если бактерии дают вам пневмонию, у вас может быть:
- Лихорадка
- Кашель
- Грудная боль
- Затрудненное дыхание
- Больше слизи , которая может быть толстой и кровавой
Клебсиелла (klebsiella pneumoniae) может поражать и другие части вашего тела. Например, ваша хирургическая рана может быть заражена. Вы также можете заразиться:
- Кровь (бактериемия или септицемия)
- Мозг ( менингит )
- Сердце ( эндокардит )
- Кожа ( целлюлит )
- Мочевой трактат (UTIs)
Если у вас или у близкого человека есть признаки инфекции, обратитесь к врачу. Симптомы сами по себе не могут определить, является ли причина klebsiella. Поэтому ваш врач проверит вашу косу, кровь, мочу или другие жидкости, чтобы выяснить, какой тип ошибки виноват.
Правила лечения клебсиеллы
Лечебная тактика зависит от того, как конкретно проявляется заболевание, насколько сильно затянут процесс. Если клебсиеллой был поражен кишечник, но инфекция протекает в легкой форме, то лечение будет проводиться в амбулаторных условиях и с применением бактериофагов и пробиотиков.
Лечебная тактика зависит от того, как конкретно проявляется заболевание, насколько сильно затянут процесс.
Правила лечения клебсиеллы бактериофагами:
- прием препаратов осуществляется 3 раза в день до еды;
- для детей от нуля до 6 месяцев одноразовая доза составляет 5 миллилитров;
- для детей от 6 до 12 месяцев разовая доза – 10 мл;
- детям в возрасте 1-3 года разовая доза – 15 мл;
- для детей в возрасте 3-7 лет разовая доза – 20 мл;
- для детей от 8 лет и всех взрослых разовая доза – 30 мл.

В лечении рассматриваемой инфекции применяют такие пробиотики, как Бифиформ, Линекс, Пробифор, Аципол, Бифилонг, Биовестин, Бифидумбактерин и другие. Курс приема подобных лекарственных препаратов должен длиться не менее 10 дней, а оптимальный курс лечения составляет 14-21 день.
Обратите внимание: дозировка пробиотиков подбирается в строго индивидуальном порядке!
Если клебсиеллами поражены другие системы, либо же инфекция протекает тяжело, то лечение больного осуществляется в стационарных условиях. Период болезни, который сопровождается повышением температуры и лихорадкой, подразумевает назначение постельного режима, специальной диеты и обильного питья.
Если клебсиеллами поражены другие системы, либо же инфекция протекает тяжело, то лечение больного осуществляется в стационарных условиях
В некоторых случаях при клебсиеллезной инфекции пациентам может назначаться этиотропная терапия, которая подразумевает применение антибактериальных препаратов – тетрациклины, цефалоспорины, аминогликозиды, а в некоторых случаях назначают фторхинолоны.
Лечение клебсиеллы может быть дополнено патогенетической терапией, которая позволит снизить лихорадочный синдром, интоксикацию и выступит в роли профилактического средства по отношению к развитию осложнений.
Возможные осложнения
Довольно часто патология протекает благоприятно, однако в случаях развития клебсиеллы при беременности, у грудных младенцев или пожилых людей, велика вероятность формирования таких последствий:
- сепсис и энцефалит;
- отёчность головного мозга или лёгких;
- токсическая форма гепатита;
- гнойное течение менингита;
- поражение костей и суставов;
- инфекционно-токсический шок;
- приступы судорог;
- дисфункция кишечника, печени и почек;
- дыхательная недостаточность;
- геморрагический синдром.

Профилактика и прогноз клебсиеллы
Специфических профилактических мероприятий, т. е. вакцины против клебсиеллы в настоящее время не разработано, для снижения вероятности заражения следует придерживаться таких правил:
- соблюдение гигиены;
- потребление хорошо вымытых овощей и фруктов, а также полностью приготовленного мяса и пастеризованного молока;
- укрепление иммунитета;
- ликвидация любых очагов хронических инфекций в организме;
- ограничение контакта с больным человеком;
- адекватное применение лекарственных препаратов;
- регулярное прохождение профилактического осмотра в клинике с посещением всех специалистов.
Прогноз диктуется возрастной категорией больного, разновидностью клебсиеллы и тяжестью протекания болезни. Стоит отметить, что после перенесённой инфекции формируется нестойкий иммунитет – это означает, что не исключается риск повторного развития недуга.