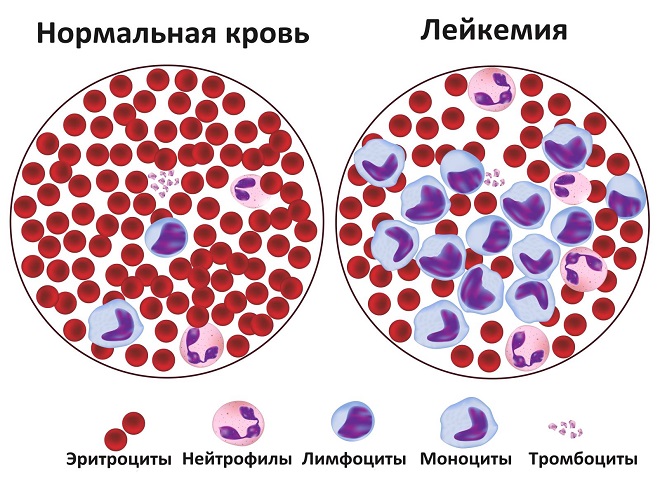
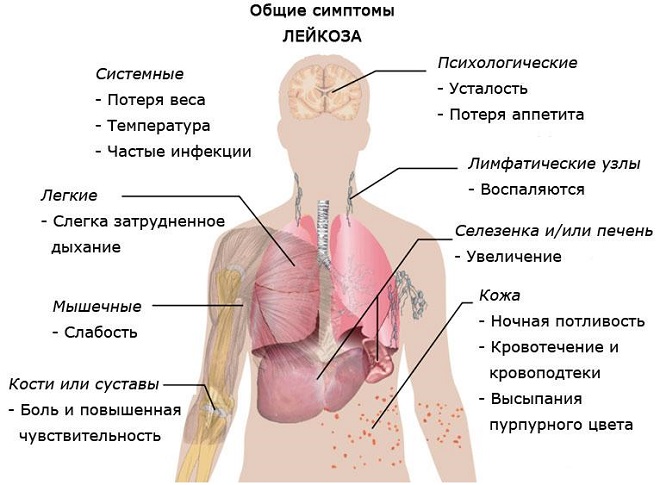
Лейкемия, лейкоз (острый лейкоз, хроническая форма болезни) – это рак клеток крови, продуцирующихся костным мозгом. При этой болезни костный мозг производит избыток незрелых нефункциональных лейкоцитов. Они большие, делятся чаще, чем здоровые клетки, формируются в ущерб нормальных лейкоцитов, эритроцитов, тромбоцитов.
Общие причины
Острый лейкоз характеризуется нарушением основных функций крови (транспортировки кислорода, коагуляции, иммунитета). Точные причины возникновения болезни неизвестны. Некоторые люди подвержены повышенному риску заболевания, но фактор риска неизвестен. Иногда причины острого лейкоза генетические, болезнь частично наследственная. Ряд факторов, участвующих в развитии заболевания, включает химиотерапию, облучение, воздействие химических веществ (пестицидов, никотина и т.д.).
Типы лейкоза
Зависимо от типа размноженных клеток лейкемия делится на 4 основных вида. В соответствии с курсом выделяются хронические и острые лейкозы. Острая форма имеет быстрое прогрессирование, без лечения ведет к смерти больного. Хронические формы типичны медленным, постепенным прогрессированием; пациент может прожить несколько лет без лечения.
При остром лейкозе развивается размножение одних из самых ранних клеток в линии развития – бластов, при хронической лейкемии увеличивается количество зрелых клеток, не выполняющих нормальную функцию.
Лейкемия затрагивает все возрастные категории. Чаще всего острые формы лимфобластного и миелобластного типов выявляются в педиатрической группе, хронические – у взрослых, пожилых людей.
| Тип заболевания | Наиболее подверженная возрастная группа (преимущественно) |
| Острый миелоидный лейкоз (миелолейкоз, миелобластная лейкемия) | Все группы |
| Хронический миелоидный лейкоз | Взрослые |
| Острый лимфобластный лейкоз | Дети |
| Хронический лимфолейкоз | ;55 лет |
Острый миелоидный лейкоз
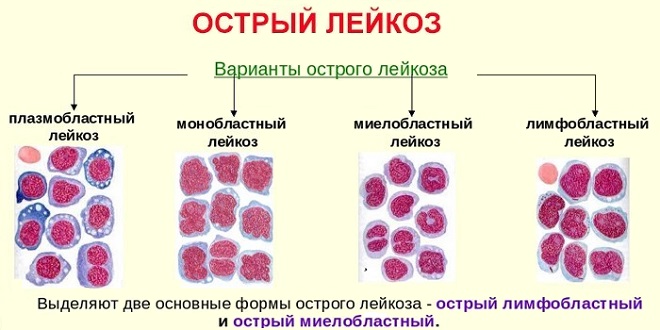
ОМЛ – это заболевание, вызванное злокачественной трансформацией гемопоэтической стволовой клетки, дифференцирующейся в миелоидные, миеломоноцитарные, реже эритроидные, мегакариоцитарные бласты. Типична остановка дифференциации на уровне бластов, пролиферация которых отклоняется от саморегулирующихся процессов (т.е. потеря дифференцировки с сохраненной пролиферативной способностью).
Клинические проявления
Острый лейкоз миелоидного типа невозможно определить по одному признаку; симптомы болезни комплексные, возникающие из определенного поражения:
- в результате анемии – бледность, усталость, истощение и др.;
- в результате тромбоцитопении – кровоизлияния (петехии, экхимозы, носовые кровотечения);
- кожные инфильтраты, неврологические симптомы повреждения ЦНС;
- в результате нейтропении – инфекции (полости рта, верхних дыхательных путей и др.).

Лечение
Гиперлейкоцитарные формы начинаются лечиться серией лейкодепластических процедур, направленных на уменьшение количества лейкоцитов до <50000х109/л, что снижает риск синдрома опухолевого расстройства.
Начальное фармакологическое лечение острого лейкоза – индукционная химиотерапия (сочетание Антрациклина и Цитарабина). Ремиссией считается нормализация показателей периферической крови, уровень бластов в костном мозге <5%. После достижения ремиссии продолжается консолидационное лечение (стабилизация). Пациенты с высоким риском после цикла стабилизации направляются на аллогенную трансплантацию гемопоэтических стволовых клеток.
Паллиативное лечение начинают у пациентов с острым лейкозом, чье общее состояние, возраст, сопутствующие патологии, личные предпочтения не позволяют применение фармакологической терапии. Лечебная схема состоит из низких доз Цитарабина, циторедуктивной гидроксимочевины, комплексной поддерживающей терапии.
Лечение рецидива требует высокодозной химиотерапии и аллогенной трансплантации. Но не все эти интенсивные методы переносятся больными, поэтому необходимо учитывать индивидуальные риски.

Острый лимфобластный лейкоз
ОЛЛ – это заболеванием из группы злокачественных лимфопролифераций, возникающих в результате трансформации линии гемопоэтических стволовых клеток лимфоидной линии. Эти клетки теряют способность дифференцироваться, но сохраняют свойство пролиферации, отклоняющуюся от физиологической регуляции. Это наиболее распространенная острая лейкемия в детском возрасте (частота – 7,7 на 100 000 детей в возрастной группе 1–5 лет). Заболеваемость в подростковом возрасте снижается с дальнейшим постепенным увеличением в старшем возрасте. В целом в возрастной группе старше 18 лет заболеваемость составляет 1,2 на 100 000 человек. Более высокая заболеваемость наблюдается у пациентов с синдромом Дауна.
Клинические проявления
Начальные симптомы острого лейкоза крови лимфобластного типа очень неспецифичны, могут напоминать проявления других заболеваний. Общие признаки включают:
- потерю веса как минимум на 10% за 6 месяцев;
- фебрилию и субфебрилию неинфекционного происхождения;
- ночную и/или дневную потливость.
Лимфобластный острый лейкоз также типичен признаками анемии:
- утомляемость;
- плохая работоспособность;
- одышка;
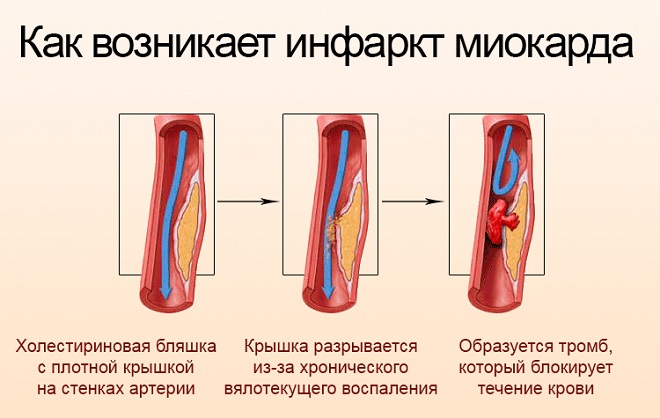
- в крайних случаях – инфаркт миокарда, гипоксия головного мозга.
Типичны последствия лейкоцитопении (инфекции, чаще всего респираторные, не отвечающие на обычное антибиотическое лечение), тромбоцитопении (петехии, эпистаксис, усиление кровотечений).
Нередко проявляются:
- боли в суставах;
- потеря аппетита, некоторые типы кожных инфильтратов;
- различные неврологические симптомы инфильтрации ЦНС;
- признаки инфильтрации и депрессии определенных внутренних органов.
В 50% случаев лейкоз острый характеризуется присутствием лимфаденопатии в различных локализациях, гепатомегалии, спленомегалии.
Лечение
Лечение ОЛЛ сложное, возможно только в специализированных гематологических центрах для педиатрических или взрослых пациентов. Терапия состоит из нескольких этапов:
Индукция
Наиболее интенсивная часть лечения, направленная на уничтожение всей популяции злокачественных клеток, т.е. на обеспечение полной ремиссии, максимально облегчение жалоб пациента. Терапия занимает около 2 месяцев. Лечение взрослых проводится в рамках госпитализации, детей – в амбулаторных условиях.
Стабилизация
Включает несколько циклов лечения для стабилизации и поддержания полной ремиссии, устранения минимального остаточного заболевания. Терапия занимает около 1 года, проводится в комбинированном – амбулаторном и стационарном – режиме.
Поддерживающая терапия
Амбулаторное лечение для снижения риска поздних рецидивов. Длится около 2 лет.
Аллогенная трансплантация гемопоэза
Сегодня источник клеток (почти всегда) – периферические стволовые клетки, поступающие в периферическую кровь путем мобилизации G-CSF (гранулоцитарного колониестимулирующего фактора), редко принимаемого непосредственно путем пункции костного мозга. Схема подготовки трансплантации может быть миелоабляционной (у более молодых пациентов) или с пониженной интенсивностью (не миелоабляционной у пожилых). До возраста около 65 лет она состоит из комбинации сильной химиотерапии, облучения всего тела, других иммуносупрессивных методов лечения. Выполняется после 1-2 курсов стабилизации или рецидиве заболевания после индукции 2-й полной ремиссии.

Аутологичная трансплантация гемопоэза
Сегодня это АТГ – это резервный вариант для пациентов с диагнозом острого лейкоза. Проводится при отсутствии подходящего донора, у пожилых больных.
Лечение рецидивов или первичного резистентного заболевания
Стандарт такого лечения – схемы комбинированной химиотерапии с высокой токсичностью и низкой эффективностью. Согласно исследованиям, более целесообразно применение новых эффективных препаратов (в частности, моноклональных антител).
Паллиативное и симптоматическое лечение
Этот подход предназначен для пожилых пациентов, неспособных пройти более интенсивное (и более токсичное) фармакологическое лечение. Также назначается при рецидивирующих заболеваниях, когда другие варианты лечения были исчерпаны.

Диагностика
Первый метод диагностики – микроскопическое исследование мазков периферической крови и, прежде всего, аспирата костного мозга, отобранного путем стернальной пункции или трепанобиопсии – миелограмма.
В анализе крови обнаруживаются регулярная анемия и тромбоцитопения различной степени, уровень лейкоцитов может быть увеличен, уменьшен, но в пределах нормы. При дифференциальном определении количества лейкоцитов присутствуют бласты.
В костном мозге обнаруживается инфильтрация популяции положительных PAS (periodic acid – Schiff) и отрицательных MPOX (миелопероксидаза) бластов.
Другие стандартные лабораторные тесты, необходимые для правильной стратификации риска и управления лечения:
- проточная цитометрия (иммунофенотипирование);
- цитогенетическое исследование кариотипа;
- исследование хромосомных аберраций с использованием FISH (флуоресцентная гибридизация in-situ);
- детальный анализ слитых генов, других генетических изменений молекулярно-генетическими методами (ПЦР).

Прогноз
Прогноз острого лейкоза очень вариабельный, зависит от многих факторов (от возраста, степени риска). У детей прогноз более благоприятный – современное лечение позволяет достичь полной ремиссии в 95% случаев. 5-летняя общая выживаемость (после 5 лет риск рецидива минимальный) достигается почти в 90% случаев.
У взрослых ситуация менее благоприятна, хотя в течение последних 30-40 лет наблюдается радикальное улучшение прогноза. Пациенты в возрасте до 55 лет возможно индуцирование полной ремиссии (в зависимости от степени риска – в 80-90%), но из-за частых рецидивов 5-летняя выживаемость составляет всего 50-60%.
У пожилых пациентов при интенсивном лечении общая 5-летняя выживаемость составляет примерно 20-40%. Пациенты, получающие паллиативную терапию, имеют прогноз жизни в порядке до нескольких месяцев.