Острый лимфобластный лейкоз – это заболевание крови, при котором происходит перерождение лимфоцитов в лейкозные и раковые формы клеток.
Лимфоциты относятся к группе белых клеток крови под общим названием «лейкоциты».
Именно лимфоциты отвечают за иммунитет и участвуют в регуляции работы других клеток организма, поэтому это заболевание относится к системным злокачественным патологиям, представляющим реальную угрозу жизни.
Поражение начинается с костного мозга.
Появление и неконтролируемое деление изменённых форм молодых незрелых лимфоцитов – лимфобластов, препятствует нормальной репродукции других форменных элементов крови: эритроцитов, тромбоцитов и остальных видов лейкоцитов.
Из-за этого очень быстро нарушается нормальная жизнедеятельность человеческого организма. Но на этом изменения не заканчиваются.
Покидая место своего рождения – костный мозг, раковые лейкозные клетки попадают в плазму крови и атакуют практически все жизненно важные органы и системы организма.
Разрастание и распространение видоизменённых лимфобластов происходит настолько стремительно, что любое промедление с лечением грозит летальным исходом спустя всего несколько месяцев от момента появления первой раковой клетки.
Возрастные особенности
Болезнь в основном поражает детей, в том числе и грудного возраста, и молодое поколение до 19 лет.
На эту возрастную категорию приходится более 60% всех случаев.
Острый лимфобластный лейкоз у детей считается самым часто встречающимся среди всех типов рака крови и составляет 80%. Стоит отметить, что пик заболеваемости приходится на возраст от 1-2 до 5-6 лет, при чём девочки болеют гораздо реже чем мальчики.
Острый лимфобластный лейкоз у взрослых протекает намного сложнее чем у детей. В большинстве случаев наблюдается у людей в возрасте после 60 лет. К факторам риска, когда эта болезнь может возникнуть в зрелом, а не в пожилом возрасте, относятся следующие случаи:
- «плохая» наследственность – кровные брат (сестра) уже болели этим заболеванием,
- синдром Дауна,
- ранее пройденная радио- или химиотерапия,
- генетические изменения, вызванные радиационным облучением.
Типы острого лимфобластного лейкоза
По своему строению и «функциональным обязанностям» лимфоциты делятся на большие и малые формы.
Основная масса больших представлена NK-клетками — они контролируют «качество» всех клеток организма и умеют разрушать раковые клеточные образования.
Малые формы лимфоцитов делятся на 2 разновидности:
- B-клетки. Их основная функция заключается в выработке специализированных антител, которые они начинают продуцировать сразу же после обнаружения чужеродных структур.
- Т-клетки. Они представлены тремя подгруппами: «хелперы», «киллеры» и «супрессоры», которые соответственно стимулируют, регулируют или тормозят выработку антител.
С точки зрения патологической физиологии, острый лимфобластный лейкоз – это случайная мутация лимфобластов из которых должны были получится зрелые и здоровые В и Т разновидности лимфоцитов.
На этом основана классификация заболевания по типам, а дальнейшее деление на подтипы помогает специалисту определится с конкретикой – собственно на каком этапе развития конкретного лимфобласта случился сбой.
Такая градация оказывает помощь в диагностике, потому что каждому типу и подтипу данной онкологии соответствует собственная симптоматика, вариант лечебной тактики и прогноз полного излечения.
Сегодня, классификация острого лимфобоастного лейкоза выглядит следующим образом.
В-клеточный тип
Он состоит из следующих подтипов:
- пре-пре-В-клеточный (синонимы приставок: В-I, про-В, ноль-В),
- В-II-клеточный (обычный В),
- пре-В-клеточный (В-III),
- В-зрелоклеточный (B-IV).
Доля заболевших В-клеточными вариантами острого лимфобластного лейкоза составляет 80-85% всех случаев. Возраст самого большого количества заболевших равен 3 годам.
Это связано с тем, что именно с 3 до 4 лет наблюдается самая высокая производительность костного мозга по воспроизводству В-клеток.
Хоть и не значительный по величине, но второй пиковый период всё же наступает. Он приходится на возрастную категорию после 60.
Важно! На этапе диагностики необходимо провести анализ и точно определить иммунный фенотип В-клеток, поскольку их особая мутация характерна для другой формы рака крови – хронического лимфолейкоза, прогноз выживаемости у которого гораздо выше, а схема лечения кардинально отличается от острого лимфобластного лейкоза.
Т-клеточный тип
На долю Т-клеточного варианта приходится от 15 до 20% возникновения патологии.
Этот тип заболевания состоит из следующих подтипов:
- про-Т-клеточный,
- пре-Т-клеточный,
- кортикальный Т-клеточный,
- зрелый Т-клеточный.
Самый большой риск возникновения именно Т-клеточного лейкоза приходится на 15-й год жизни человека.
В это время заканчивается окончательное формирование вилочковой железы, где Т-клетки проходят этапы окончательного созревания и своего дифференцированного иммунологического «обучения».
Причины возникновения у детей и взрослых
Острый лимфобластный лейкоз относится к категории заболеваний с неясным патогенезом.
Почему запускается пролиферация (неконтролируемое размножение путём деления) клеток-предшественников лимфоцитов не ясно.
Считается что тому виной становится совмещение наследственной склонности и факторов неблагоприятного воздействия окружающей среды.
В случае В-клеточного варианта заболевания, исследования указывают на первичное, но неокончательное, развитие мутированной клетки в период внутриутробного развития.
Доля детского В-клеточного наследственного лейкоза составляет 80% всех случаев, у взрослых после 60 лет – 60%.
Общие причины острого лимфобластного лейкоза и факторы риска:
- Воздействие радиоактивного фона, как последствие техногенных аварий или поломки специализированного оборудования,
- Частая рентгенография, особенно у беременных,
- Курс радиотерапии,
- Повышенный фон естественной радиации и космического излучения,
- Наследственная предрасположенность,
- Тяжелое течение вирусных заболеваний,
- Канцерогенное воздействие химических веществ бытового и промышленного использования.
У детей патология может вызываться развитием хромосомных аномалий из-за того, что женщина во время беременности курила или перенесла болезни вирусного характера.
Значительно повышается риск развития лейкоза у тех детей, вес которых при рождении составлял более 4 кг.
Повышенные шансы на заболевание лейкозом отмечаются при перенесении инфекционных болезней в грудном возрасте.
К факторам риска относят и возраст роженицы. Поэтому слишком рано или поздно рожающих женщин в обязательно порядке и заранее об этом предупреждают.
У взрослых основному риску подвержены люди после 60, когда все защитные реакции организма начинают постепенно угасать.
Поэтому причин возникновения лейкоза у пожилых достаточно много и их сложно систематизировать.
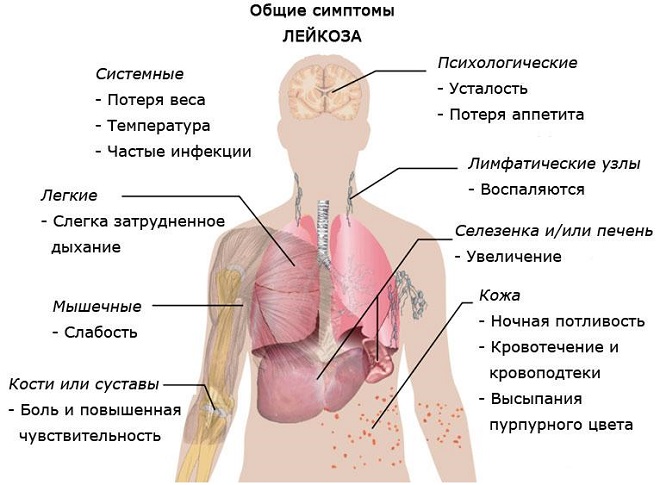
Симптомы и признаки
Перечислим наиболее значимые симптомы острого лимфобластного лейкоза:
- Анемический синдром. Вызывается угнетением выработки эритроцитов. Проявляется незначительным повышением температуры, слабостью, повышенной утомляемостью, частыми приступами головной боли, головокружениями, предобморочными состояниями.
- Геморрагический синдром. Пониженное количество зрелых тромбоцитов вызывает кровоизлияния на коже и слизистых, которые могут быть как в виде мелких точек, так и занимать обширные участки. Возможны кровоподтёки, кровотечения.
- Гиперпластический синдром. Лейкозные клетки затрудняют работу и вызывают увеличение размеров селезёнки, печени, лимфоузлов.
Кстати, если увеличенные лимфоузлы при прощупывании перекатываются под пальцами, значит окончательный диагноз будет звучать как «хронический лимфолейкоз».
- Болевой синдром. Общая интоксикация организма приводит к появлениям болевых ощущений в костях и суставах.
- Из-за резкого понижения иммунитета больных преследуют инфекционные ангины, пневмонии и бронхиты.
Признаком запущенного заболевания, практически переходящего в последнюю стадию, считается появление на коже лейкемид – плотных коричневых или розовых пятно-образований.
Диагностика лимфобластного лейкоза
Поскольку признаки и симптоматика на первых стадиях болезни характерны для многих анемичных состояний и разных видов лейкемий, то для уточнения диагноза, помимо общего анализа крови и мочи, необходим целый ряд лабораторных исследований.
Биохимический анализ крови
Нарушение в работе внутренних органов видны по следующим показателям:
- повышается активность ЛДГ и АТС,
- растёт содержание гамма-глобулинов, билирубина, мочевины, мочевой кислоты,
- падает уровень глюкозы, альбумина, фибриногена.
Кроме того, при выполнении таких анализов, для острого лимфобластного лейкоза характерна положительная реакция по следующим показателям: гликоген, пероксидаза, лизоцим.
Последний присутствует так же и в анализе мочи. Отмечается слабая положительная реакция на липиды и очень высокие показатели активности неспецифической эстеразы.
Цитологический и цитохимический анализы крови
Такие исследования позволяют уточнить фенотип клеток, и классифицировать лейкоз по типу В и Т клеток.
Более того, эти анализы нужны и для того, чтобы отличить острый лимфобластный лейкоз от хронического лимфолейкоза и выбрать соответствующую тактику лечения.
Напомним, что при хроническом варианте лимфолейкоза В-клетки имеют специфический иммунный фенотип.
Пункция красного костного мозга
Забор нужного количества пунктуата делается в двух точках. При остром лимфобластном лейкозе на миелограмме отчётливо виден гипреклеточный костный мозг (25% замещено бластными клетками) а в здоровой части мозга явно различимо сужение красных кроветворных ростков.
Биопсия спинного мозга
Это исследование проводится для определения наличия нейролейкемии — лейкемического поражения центральной нервной системы.
Генетическая экспертиза 22-й хромосомы
Несмотря на то что «Филадельфийская» хромосома является маркером другой формы рака крови – острой миелобластной лейкемии, такой анализ обязательно проводят и для больных с острым лимфобластным вариантом лейкемии.
Это делается потому, что наличие такой хромосомы не только возможно, но и значительно осложняет течение заболевания, и требует соответственной коррекции тактики лечения.
Для уточнения диагноза также проводят рентгенологические исследования внутренних органов, а пред началом химиотерапии обязательны ЭКГ и ЭхоКГ.
Стадии заболевания
Течение острого лимфобластного лейкоза проходит несколько стадий развития.
Начальная стадия
Как правило сопровождается анемией. В анализе крови показатели гемоглобина снижены до 20-60 г/л, количество эритроцитов падает до 1,5-1,0х102/л, иногда понижается уровень ретикулоцитов.
Развёрнутая стадия
На этом этапе становятся очевидными все основные проявления заболевания. В анализе крови фиксируется «лейкемический провал» – значительное преобладание форм незрелых лейкоцитов, лейкозных и раковых клеток над зрелыми, которые практически отсутствуют.
Кроме этого наблюдается «лейкемическое окно» – отсутствие плавного перехода юных форм во взрослые клетки.
Такая картина анализа крови при хронических формах лейкемии встречается крайне редко, и поэтому, эти два «показателя» в общем анализе крови считаются одними из основных диагностических лабораторных признаков всех острых форм лейкемий, в том числе и лимфобластной.
Ремиссия
В случае полной ремиссии для показателей анализа крови характерно исчезновение лейкемических «провала» и «окна».
Количество гранулоцитов более 1,5х109/л, а тромбоцитов — более 100х109/л, бластные клетки в крови отсутствуют полностью.
В анализе костного мозга, на протяжении минимум одного месяца, должны быть стабильные показатели бластных клеток – не больше 5 %.
При неполной ремиссии геммограма крови должна соответствовать норме, а в пункции красного костного мозга должно присутствовать менее 20 % лейкозных клеток.
Рецидив
Для рецидивов этого заболевания характерна полная «развёрнутая» картина, которая может быть в более тяжёлой или лёгкой степени выраженности симптомов и показателей лабораторных анализов.
Терминальная стадия
Финальная стадия заболевания, заканчивается почти во всех случаях летальным исходом. Прогноз выживаемости практически нулевой. Кроветворение полностью угнетено, а цитостатическая терапия не приносит никаких результатов.
Методы лечения
При остром лимфобластном лейкозе лечение проводится в гемато-онкологическом стационарном отделении и состоит из хорошо зарекомендовавших себя методов.
Химиотерапия
Это основной метод лечения, который проводится в несколько этапов и направлен на уничтожение раковых клеток, достижение и закрепление ремиссии.
Сопроводительная терапия
Основной задачей таких лечебных мероприятий является борьба с инфекционными болезнями, ликвидация признаков интоксикации и побочных эффектов от химиотерапии. Возможно применение неоднократного переливания крови.
Лучевая терапия
Этот метод не так популярен, как химиотерапия. Тем не менее, радиотерапия – это необходимая процедура, выполняемая до пересадки костного мозга.
Трансплантация костного мозга
Пересадка стволовых клеток — это обязательное условие для излечения больных острым лимфобластным лейкозом с наличием филадельфийской хромосомы.
Важно! Методика лечения В-зрелоклеточнго (B-IV) подтипа болезни кардинально отличается от представленных здесь и проводится по схеме лечения В-зрелоклеточной неходжкинской лимфомы.
Для каждого больного составляется индивидуальный терапевтический план-протокол, состоящий из 5 этапов: профаза, индукция, консолидация, ре-индукция и поддерживающая терапия.
Все индивидуальные схемы лечения базируются на 6 стандартных протоколах лечения.
Прогноз выживаемости
Острый лимфобластный лейкоз у детей лечится гораздо легче и лучше, чем у взрослых.
По статистке, тактика лечения этого заболевания на настоящий момент, даёт положительный прогноз для 70% заболевших детей, как минимум на 5 лет устойчивой ремиссии и с минимальным риском рецидива.
В таких же условиях, для взрослых такой прогноз сбывается только в 15-25% случаев.
Если рассматривать 5-летний прогноз выживаемости с точки зрения классификации заболевания по типам, то Т-клеточные варианты острого лимфобластного лейкоза показывают неутешительные результаты.
В случаях же с В-клеточными острыми формами пятилетняя выживаемость гарантируется 80-85% детей и 35-40% взрослых.
В отличии от хронического лимфолейкоза, острая разновидность категорически не терпит «домашней самодеятельности» и упования на гомеопатию и народные средства.
Медицинская статистика указывает на то, что выявленное на ранней стадии развития, а также вовремя начатое и квалифицированное лечение острого лимфобластного лейкоза у детей может привести к полному излечению.
А вот показатели выздоровления у взрослых, увы, невелики.
Тем не менее, отчаиваться не стоит – шансы распрощаться с этой болезнью навсегда есть!