В международной классификации болезней, миелобластный лейкоз – это группа болезней под общим названием «Миелоидный лейкоз (миелолейкоз)» C92, в которую включены 8 типов заболеваний, относящихся к злокачественным новообразованиям кроветворной ткани.
Самыми распространённые среди них считаются острый (С92.0) и хронический (С92.1) миелоидные лейкозы.
В целом, такие лейкозы характерны видоизменением миелобластов – клеток, предшествующих лейкоцитам.
Благодаря нарушениям в разных хромосомах, которые к тому же возникают на разных стадиях клеточного формирования, бластные клетки не только останавливаются в развитии, но и прекращают узконаправленную специализацию до зрелых форм лейкоцитов: нормобластов, лимфоцитов, моноцитов, эозинофилов и базофилов.
Комбинация таких генных изменений с мутацией, вызывающей утрату контроля клеточного размножения, собственно и вызывают лейкоз.
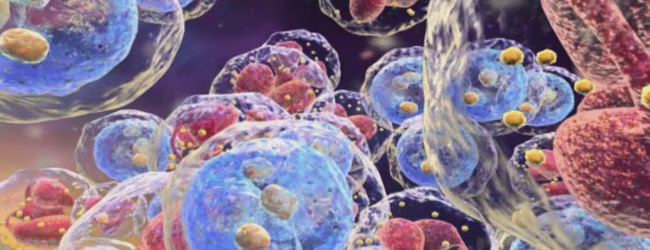
Типы и разновидности миелобластного лейкоза
В большинстве случаев, когда употребляются медицинские термины «острый» и «хронический», то речь идёт о стадии развития или форме одного и того же заболевания.
Но в данном случае, острый и хронический миелобластные лейкозы – это 2 разных типа болезни крови, которые отличаются причинами, условиями и механизмом зарождения, поздними симптомами, течением, терапией и прогнозом выживаемости.
Острый тип
Острый миелобластный лейкоз (ОМЛ) – это злокачественное новообразование миелоидного ростка крови, для которого характерно неконтролируемое и очень быстрое деление изменённых форм лейкоцитов.
Накапливаясь в красном костном мозге, они угнетают его работу по воспроизводству других форменных элементов крови — эритроцитов и тромбоцитов.
Тем самым это заболевание представляет реальную угрозу жизни – без советующей терапии и в зависимости от разновидности, больной проживёт всего несколько месяцев или недель.
Слева — кровь в нормальном состоянии, справа — при лейкозе
Эта болезнь настолько разнообразна, что существует несколько её классификаций, основная задача которых заключается в оказании помощи онкологам и гематологам – чёткая и углублённая дифференциация помогает принять правильную стратегию терапии.
По классификация Всемирной системы острый миелобластный лейкоз разделён на подгруппы по причинам возникновения:
- генетические видоизменения – описано 9 мутаций генных комбинаций,
- с предшествующей миелодисплазией – 3 подтипа с 17-ю комбинациями генов,
- как следствие предыдущей лучевой или химиотерапии,
- миелоидная саркома,
- сопутствующая болезни Дауна,
- вызванная бластным плазмацитоидным дендритноклеточным новообразованием,
- другие причины, в том числе 10 конкретно описанных разновидностей.
Версия франко-британско-американской классификации (ФАБ)
| ПОДВИД | УТОЧНЁННОЕ НАЗВАНИЕ ОМЛ | ГЕННЫЕ ИЗМЕНЕНИЯ В КЛЕТКАХ |
| М0 | с min дифференциацией | в бластных лейкоцитах отсутствуют гранулы |
| М1 | без созревания | преобладают юные миелоидные клетки |
| М2 | с созреванием | мутация 8 и 21 хромосом |
| М3 | промиелоцитарный | преобладание данных незрелых гранулоцитов |
| М4 | миеломоноцитарный | довлеют миелобласты, монобласты, промоноциты |
| М4ео | с эозинофилией косного мозга | инверсия 16 хромосомы (возможно 8-12 и 11-19) |
| М5 | монобластный и моноцитарный | баланс между монобластами и промоноцитами |
| М6 | 5 типов эритроидного лейкоза | мутация предшественников эритробластов |
| М7 | мегакариобластный | преобладают юные изменённые тромбоциты |
| М8 | базофильный | мутация разных форм незрелых базофилов |
Острый миелобластный лейкоз, в самой упрощённой версии, включает в себя 5 подтипов:
- Миелоидный,
- Миелоидномоноцитарный,
- Моноцитарный,
- Эритроидный,
- Мегакариоцитарный.
В отличии от острого лимфобластного лейкоза, поражающего в основном детей, острый миелобластный лейкоз может возникнуть в любом возрасте.
При этом наблюдается закономерность – чем старше возрастная группа, тем больше количество заболевших.
И хотя доля острых миелоидных лейкозов со смертельным исходом в общей массе злокачественных заболеваний крови достаточно мала (1,5-2%), тенденция к старению всего населения Земли, делает такую разновидность болезней всё чаще встречающейся.
На фото — миелобласты в окружении нормальных клеток крови
Подтип, заслуживающий пристального внимания и медицинских исследований – М4-миеломоноцитарный.
По статистике он составляет до 15% от всех ОМЛ. Большая часть заболевших составляют латиноамериканцы в возрастной категории около 30 лет.
Хронический тип
Основным отличием хронического миелоидного лейкоза от острого является место скопления мутировавших лимфоцитных бластных клеток.
Хронический миелобластный лейкоз (ХМЛ) – это злокачественная патология, для которой характерно нерегулируемое деление зрелых и юных нейтрофилов, эозинофилов и базофилов.
Быстро и бесконтрольно размножаясь в костном мозге, они скапливаются не в нём, а в крови. Именно этот факт способствует более благоприятному течению болезни и прогнозу продолжительности жизни.
Исторически, ХМЛ стал первым лейкозом у которого была установлена конкретная причина его зарождения. По месту работы её первооткрывателей, эту специфическую мутацию 8 и 22 хромосом назвали «филадельфийской».
Возрастная категория больных с хроническим типом миелоидного лейкоза более молодая, чем у ОМЛ – болезнь чаще всего диагностируют после 30-40 лет, а самое большое количество болеющих – 50-летние.
Признаки и симптомы
Как правило, оба типа миелоидных лейкозов дебютируют без симптомов и на первой стадии своего развития обнаруживаются случайно – при выполнении общего (клинического) анализа крови, обусловленного плановой диспансеризацией или другими причинами.
Если при таком исследовании фиксируется повышенное содержания базофилов, эозинофилов, разного «возраста» гранулоцитов и созревших миелоидных клеток, то можно предположить, что есть вероятность миелоидного лейкоза.
При сравнении симптомов острого и хронического разных типов миелобластных лейкозов, можно найти как одинаковые признаки, так и характерные отличия.
Для острого типа характерны следующие симптомы:
- повышенная и быстрая утомляемость,
- потеря аппетита и веса тела,
- бледность кожных покровов,
- лихорадочные состояния,
- снижение сопротивления инфекциям,
- кровоточивость и подкожные гематомы,
- селезёнка и печень не увеличены,
- боль в костях и суставах,
- увеличение лимфоузлов встречается редко,
- у 10% развивается кожный лейкоз,
- синдром Свита – красные бляшки и папулы на лице,
- синдром ДВС.
Хронический миелобластный лейкоз, в его второй (хронической) фазе, можно распознать по таким симптомам:
- чувство переполнения живота,
- общее недомогание,
- потливость,
- снижение веса тела,
- подагра,
- учащение случаев инфекционных болезней,
- изменение количества тромбоцитов,
- повышенная кровоточивость,
- увеличение объёма селезёнки и печени,
- сердечные боли и аритмия,
- длительное повышение температуры в пределах 37,1-37,5 °C.
Диагностика
Для уточнения диагноза по типу и дифференциации подтипа применяются следующие диагностические методы и лабораторные анализы:
- биохимиия крови с лейкоцитарной формулой и СОЭ,
- цитостатика и цитохимия лейкоцитов крови и состава костного мозга, в том числе с применением светового микроскопирования, поточной цитометрии и флуоресцентной гибридизации in situ.
В диагностике ОМЛ важно точно установить тип и подвид лейкоза, а также отбросить наличие предлейкозных состояний, поскольку все они лечатся по-разному.
Для хронического типа важно квалифицировано определить присутствие филадельфийской хромосомы. Зачастую, такая аномалия может маскироваться другими дефектами.
Лечение острого и хронического миелоидного лейкоза
Лечение острого миелобластного лейкоза состоит из двух этапов:
- Индукция – направлен на уничтожение изменённых клеток. Для всех подтипов ОМЛ (исключение МЗ) применяется индукционная химиотерапия «7+3» (цитрабин + антрациклиновый антибиотик в первые 3 дня).
- Консолидация – длительное поддерживающее лечение, основная цель которого состоит в закреплении достигнутой полной ремиссии, преодолении последствий химиотерапии и предотвращении рецидивов. В зависимости от подтипа ОМЛ и состояния больного это может быть дополнительные 3-5 курсов химиотерапии или трансплантация стволовых клеток (в случае предшествование миелодисплазии или первичном рецидиве).
Своевременно начатое лечение хронического миелобластного лейкоза позволяет остановить развитие болезни в его второй фазе и не дать наступить следующим – фазе акселерации и бластному кризу, которые могут перерасти в ОМЛ.
Первичная (таргетная) терапия ХМЛ состоит в применении ингибиторов тирозинкиназы.
Второй и самый главный метод – трансплантация гемопоэтических стволовых клеток.
Если больному не показана трансплантация, то применяют гидреа- и интерферон-альфа-с или без цитарабина.
Прогноз выживаемости
Острый тип
Для острого миелобластного лейкоза общий долгосрочный прогноз выживаемости колеблется в пределах от 20 до 40 процентов, а для молодых пациентов, перенёсших трансплантацию – от 40 до 50%.
Для детей (до 15 лет) прогноз лучше, чем у взрослых. Можно рассчитывать на 5-летнюю выживаемость в 70%.
Самый неблагоприятный прогноз для жизни – всего лишь 15% и частотой возникновения рецидивов около 80%, можно отнести к ОМЛ с мутациями в 3,5 и 7 хромосомах.
Лучшими шансами обладают больные с подтипами М2, М3 и М4.
У них 5-летняяя выживаемость равна 70%, а риск развития рецидива снижен до 30%.
Хронический тип
Для хронического миелоидного лейкоза прогноз гораздо выше:
- 5-летняя выживаемость при своевременно начатой терапии «7+3» – 90%,
- при пересадке костного мозга – более 15 лет.
Если же ХМЛ вовремя не диагностировали, то прогноз для продления жизни крайне неблагоприятен.